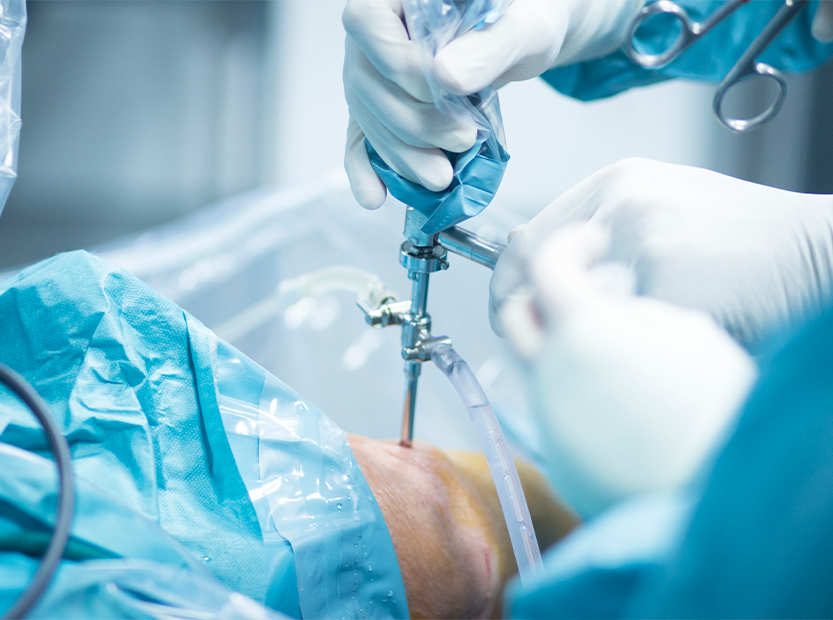
Артроскопия — это малоинвазивная операция, которая позволяет проводить сложные диагностические и лечебные манипуляции на суставах через минимальные разрезы. Этот метод помогает минимизировать боль и косметические дефекты, сделать восстановление максимально быстрым и комфортным.
Что такое артроскопия, зачем её делают и что важно о ней знать, рассказываем вместе с врачом травматологом-ортопедом, специалистом по артроскопической и спортивной хирургии Владимиром Таракановым.
Что такое артроскопия и для чего она нужна
Артроскопия — это современный малоинвазивный (малотравматичный) метод хирургической диагностики и лечения заболеваний, повреждений внутренних структур сустава и околосуставных тканей.
Манипуляция проводится с помощью специального прибора — артроскопа. Это тонкий (всего 1,9–3,7 мм в диаметре) оптический инструмент с видеокамерой и источником света. Артроскоп вводится в полость сустава через небольшой прокол (всего 2–9 мм), а камера передаёт увеличенное изображение на монитор с высоким разрешением. Это позволяет хирургу детально осмотреть все структуры сустава изнутри.
Артроскопия проводится как для точной диагностики, так и для лечения. В первом случае манипуляция позволяет увидеть состояние хрящей, связок, менисков, синовиальной оболочки буквально «вживую», часто точнее, чем на МРТ. Во время лечения через дополнительные небольшие проколы в сустав вводятся специальные микроинструменты (шейвер, абляторы, кусачки, фиксаторы), с помощью которых хирург выполняет необходимые манипуляции: например, сшивает разорванные мениски, проводит пластику связок, удаляет свободные фрагменты тканей, корректирует хрящевые дефекты.
Чаще всего артроскопия проводится на коленном, плечевом, локтевом, тазобедренном суставах, на голеностопе и на кисти.
Какие преимущества есть у артроскопии
Часто травматологов спрашивают, что лучше: артроскопия или открытая операция.
К преимуществам артроскопии относятся малая травматичность, точность (так как врач видит сустав в увеличении на мониторе), сокращение сроков восстановления и снижение риска осложнений, а также уменьшение болевого синдрома после операции, отсутствие косметических дефектов (вместо большого шрама остаются лишь небольшие почти незаметные рубцы) и возможность обойтись без госпитализации в стационар.
Когда нужна артроскопия
Поскольку манипуляция проводится при патологиях разных суставов, показания варьируются в зависимости от конкретного сустава.
Общие показания к артроскопии включают:
- Повреждения менисков (разрывы, отрывы, разрыв корня мениска)
- Разрывы связок (передней и задней крестообразных связок колена, связок голеностопа)
- Повреждения суставного хряща (хондромаляция, остеохондральные переломы)
- Импинджмент синдромы и разрывы вращательной манжеты плеча
- Нестабильность сустава (привычные вывихи плеча, надколенника)
- Воспалительные заболевания (синовит, артрит), при которых требуется взятие биопсии или проведение синовэктомии (удаления синовиальной оболочки сустава)
- Свободные внутрисуставные тела («суставные мыши»)
- Деформирующий артроз, при котором проводится артроскопический дебридмент (удаление повреждённых тканей)
- Диагностика неясных болей в суставе, при которых другие методы (МРТ, УЗИ) не дают однозначного ответа
Когда нельзя делать артроскопию
Противопоказания к проведению артроскопии делятся на абсолютные (манипуляция запрещена категорически) и относительные (решение принимается индивидуально с учётом пользы и возможных рисков).
К абсолютным противопоказаниям относятся:
- Гнойная инфекция в области сустава или общее инфекционное заболевание
- Анкилоз (полное сращение суставных поверхностей, при котором сустав неподвижен)
- Тяжёлое общее состояние пациента (декомпенсация хронических заболеваний сердца, почек, печени)
- Неконтролируемое нарушение свёртываемости крови
Относительными противопоказаниями считаются:
- Обширные повреждения кожи в области, где проводится операция
- Хронические заболевания в стадии обострения
- Беременность
Также к противопоказаниям можно отнести значительное разрушение сустава, при котором артроскопия будет неэффективна и требуется эндопротезирование.
Какая подготовка требуется
Подготовка начинается с консультации ортопеда-травматолога. Затем нужно сдать анализы: клинический и биохимический анализы крови, клинический анализ мочи, коагулограмму (анализ на свёртываемость), анализы на ВИЧ, сифилис, вирусные гепатиты, группу крови и резус-фактор. И пройти инструментальные исследования: ЭКГ, флюорографию, МРТ повреждённого сустава.
По результатам обследования иногда требуется консультация терапевта, а перед манипуляцией с человеком беседует анестезиолог.
Если операция проходит под наркозом, примерно за 8–12 часов до неё нужно отказаться от приёма пищи и употребления любой жидкости.
Как делают артроскопию
Операция проводится без госпитализации, вид анестезии подбирается индивидуально: это может быть общий наркоз, спинальная (эпидуральная) анестезия, при которой обезболивается нижняя половина тела, а человек находится в сознании, или местная анестезия.
Основные этапы артроскопии:
- Обработка конечности антисептическим раствором
- Введение в полость сустава артроскопа и хирургических инструментов через два–три небольших прокола (диаметром по 3–9 мм)
- Заполнение суставной полости стерильной жидкостью для лучшей визуализации и профилактики контакта хряща с воздухом
- Проведение необходимых манипуляций под контролем видео
- Извлечение инструментов и откачка жидкости после завершения операции, наложение швов и стерильной повязки на проколы
Операция занимает от 15 минут до нескольких часов, всё зависит от сложности и количества необходимых манипуляций.
Как проходит реабилитация после артроскопии
Восстановление — это ключевой этап, от которого зависит успех всей операции. Как правило, реабилитация проходит в несколько фаз.
В первые две недели человека могут беспокоить отёк и умеренная боль. Врач назначает обезболивающие препараты, холодные компрессы, покой и возвышенное положение конечности. Постепенно начинается щадящая лечебная гимнастика.
В период со второй по шестую неделю после операции можно постепенно увеличивать нагрузку. Для восстановления объёма движений и силы мышц необходимы активные занятия с реабилитологом. Если нужно, можно использовать костыли.
На последнем этапе постепенно происходит полное восстановление функций сустава. Продолжается ЛФК, возможен постепенный переход к более активным нагрузкам (бег, прыжки).
Сложно сказать точно, сколько длится реабилитация после артроскопии: это зависит от характера повреждений, вида операции, возраста пациента и соблюдения реабилитационной программы.
Какие осложнения бывают после артроскопии
Серьёзные последствия возникают редко, однако как у любой операции у артроскопии есть риски. Могут возникнуть внутрисуставная инфекция (артрит), тромбоз глубоких вен (обычно связан с недостаточной предоперационной подготовкой у людей с высоким риском тромботических осложнений), повреждение малых ветвей нервов или сосудов в области проколов, контрактура (ограничение подвижности) сустава, скопление жидкости (синовит) или крови (гемартроз) в суставе.
Чтобы избежать этих осложнений, важно выбрать грамотного врача с опытом проведения таких операций, соблюдать все его рекомендации, своевременно возвращаться к активности и выполнять лечебную физкультуру.

Мы обязательно изучим его в ближайшее время