Симптомы
Корь
Корь – один из наиболее распространенных инфекционных антропонозов. Последний термин означает, что клинически значимая симптоматика развивается только у человека; более того, корь является антропонозом абсолютного типа, поскольку возбудитель не имеет промежуточных хозяев или носителей в дикой природе, будучи облигатным внутриклеточным паразитом человека.
Принято относить корь к числу т.н. детских болезней: в подавляющем большинстве случаев корью переболевают дошкольники или ранние школьники, после чего у них вырабатывается стойкий иммунитет.
Однако заболеть можно в любом возрасте, учитывая, что это вирусное заболевание характеризуется чрезвычайно высокой контагиозностью (способностью передаваться от человека к человеку) и легко обретает характер эпидемических вспышек или эпидемий. В частности, на момент написания статьи (2018-2019) во многих европейских странах наблюдается рекордно высокий, за последние годы, уровень заболеваемости, и снизить его пока не удается. Зарегистрировано уже около 40 летальных исходов. Как и другие острые вирусные инфекции этой группы (напр., ветряная оспа, краснуха или свинка/паротит), корь полиморфна в своих клинических проявлениях и очень опасна осложнениями.
Вообще, пренебрежительно-беспечное отношение к этому заболеванию, сформировавшееся у части населения к концу ХХ века, абсолютно ничем не оправдано. По оценкам ВОЗ, корь и сегодня уносит ежегодно от 100 до 200 тысяч жизней по всему миру, а за период с середины ХIХ до начала нынешнего века от кори погибло, как минимум, 200 миллионов человек. Известно, например, что в свое время эта «обычная детская болезнь» выкосила пятую часть Гавайских островов, затем третью часть населения Фиджи и половину популяции Андаманских островов. При этом корь отнюдь не является экзотической «болезнью далеких островов»: по мере урбанизации и роста плотности населения высокая летальность наблюдалась на всех континентах, включая Европу и Америку.
Ситуация кардинально изменилась совсем недавно, лишь в 1960-х годах, с появлением и широкомасштабных внедрением эффективных вакцин. Однако по сей день корь относится к числу тяжелых заболеваний и пока даже не приближается к статусу т.н. побежденных болезней.
В тех странах, где благодаря массовой вакцинации заболеваемость и летальность удается удерживать на минимальном уровне, сначала появились «настроения», а потом чуть ли не «движение» против прививок. Суть этой позиции, странной для цивилизации ХХI века, примерно такова: лучше дать ребенку переболеть корью (гриппом, ветрянкой и т.д.), как все встарь переболевали, чем подвергать риску связанных с иммунизацией осложнений. При этом не учитывается, что заболевали-то все, да отнюдь не все выживали; к тому же осложнения вирусных заболеваний данной группы (см.ниже), мягко говоря, не легче «прививочных» побочных эффектов. Наконец, частота поствакцинальных осложнений, – не естественных и контролируемых реакций на живую вакцину, а именно осложнений, – на порядки ниже, чем вероятность осложнений кори, связанная с которой летальность даже в самых развитых странах остается на уровне 0,2-0,5%.
Указанные социально-психологические тенденции приводят к тому, что во взрослой популяции (которая переносит корь, в среднем, хуже детей) формируются обширные прослойки непривитых лиц. «Импорт» патогена извне, – что по мере развития миграционных процессов, культурного и делового туризма наблюдается все чаще, – приводит к эпидемическим вспышкам в иммунонекомпетентных сообществах. Об одном из таких недавних случаев Лахта Клиника рассказывала в новостной ленте (см. материал «Как один непривитый парень принес в Нью-Йорк корь»).
Причины
Возбудителем кори является РНК-содержащий вирус рода Morbillivirus семейства Paramyxoviridae. Во внешней среде относительно неустойчив, передается воздушно-капельным или контактным путем. Характеризуется не только чрезвычайной контагиозностью (см. выше), но и столь же высокой вирулентностью, т.е. способностью вызывать ассоциированное заболевание при попадании в не имеющий иммунитета организм. Инкубационный период может варьировать, насколько это известно, от одной до трех недель.
Следует в очередной раз повторить то же, что приходится отмечать буквально в каждой статье о вирусных заболеваниях: уже зная, что вирусы очень изменчивы, адаптивны, «изобретательны» в плане появления новых форм и способов «обмана» иммунной защиты, – мы пока не очень хорошо понимаем закономерности мутагенеза. А также, возможно, недооцениваем механизмы трансмиссии и сохранения жизнеспособности, степень онкогенности и мутагенности (генетической опасности для носителя). И, говоря о стойкости вырабатываемого естественного иммунитета, вынуждены уточнять: случаи повторного заболевания сомнительны, но все же иногда регистрируются. И еще мы пока не умеем предсказывать, какие штаммы и подтипы вирусов придут на смену «испанке», эболе, ВИЧ, герпес-вирусу или вирусу банальной кори. Сам «морбилливирус» появился не позднее полутора тысяч лет назад, но почему он появился, из какого предшественника мутировал и во что обратится в ходе дальнейшей своей эволюции – неизвестно. Единственное, в чем уверена современная вирусология, заключается в следующем. Если существуют доступные, надлежащим образом клинически испытанные, доказательно эффективные и достаточно безопасные способы избежать вирусной инфекции, – нужно эти средства использовать, все до единого. Потому что вирусы, как правило, гуманностью не отличаются и в средствах себя не ограничивают.
Симптоматика
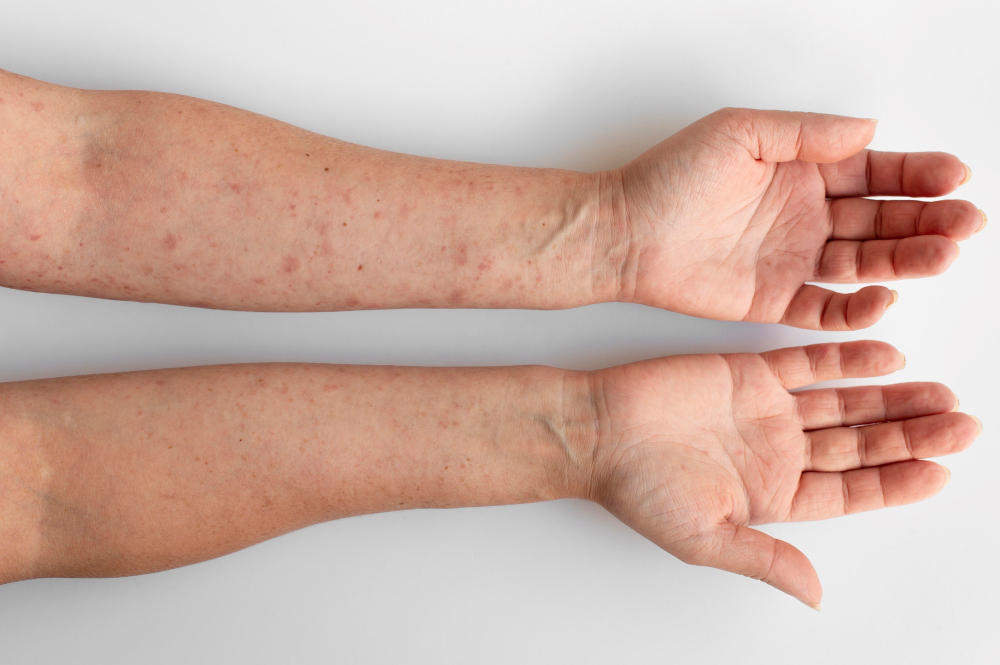
Классическая корь – это острое начало, высокая температура, выраженный ринофарингит, конъюнктивит, головная боль, общее недомогание, светобоязнь, кашель, опухлость кожных покровов лица, нарушения сна. Затем на слизистой оболочке полости рта появляются пятна Коплика (Бельского-Филатова-Коплика): белые, похожие на песчинки или мелкие зернышки, окруженные гиперемированным ореолом точки. Спустя 1-2 суток появляется собственно коревая, пятнисто-узелковая сыпь – сначала, как правило, на лице, за ушами и на шее, затем по всему телу и конечностям. Тяжелые формы могут сопровождаться образованием петехий или экхимозов (подкожных кровоизлияний), иногда в отсутствие типичной коревой сыпи.
В период высыпания температура может достигать 40° и более. Состояние остается тяжелым в течение нескольких суток, затем сыпь начинает постепенно сходить, оставляя шелушение и коричнево-медную пигментацию (которая обычно бледнеет и исчезает за 1-2 недели). Параллельно с этим спадает температура и улучшается самочувствие, однако резидуальный астенический синдром может наблюдаться еще достаточно долго.
К наиболее опасным осложнениям кори (собственно вирусным или вторично-бактериальным) относятся пневмония, отит, бронхит, изъязвления роговицы (язвенный кератит), необратимые поражения печени и острые мозговые воспаления, нередко фатальные или, еще чаще, оставляющие резидуальный психоорганический синдром. Генерализованный панэнцефалит приводит к летальному исходу практически во всех случаях.
Вероятность тяжелого и осложненного течения значительно выше для лиц с ослабленным иммунитетом, неполноценно питающихся и испытывающих дефицит витамина А (см. «Витамин А. Гиповитаминоз»).
Следует учитывать, что после перенесенной кори иммунная система остается ослабленной в течение недель или месяцев; соответственно, повышается риск развития инфекционно-воспалительных процессов различной этиологии.
Изредка встречается корь у беременных, что может результировать спонтанным прерыванием гестации или мертворождением. Дети, рожденные иммунокомпетентными матерями, защищены от морбилливируса до 6-7-месячного возраста, после чего врожденный иммунитет начинает ослабевать.
Диагностика
Лечение
Этиопатогенетической терапии не существует. Все назначаемые врачом меры паллиативны, направлены на укрепление естественной сопротивляемости, облегчение симптоматики, предотвращение бактериальных суперинфекций (подчеркнем: назначить антибиотики вправе только врач; никакого «лекарства от кори» в аптеке не может быть в принципе, поскольку такие лекарства пока не придуманы ни народной, ни научной фармакологией). В настоящее время активно изучаются иммуностимулирующие эффекты витамина А при кори, но, опять же, оценить целесообразность и рассчитать дозировки может только врач, – самолечение чревато гипервитаминозом (см. «Витамин А. Гипервитаминоз»).
Единственным эффективным средством профилактики кори является вакцинация.